 Искусственное оплодотворение, именуемое репродуктологами экстракорпоральным оплодотворением (ЭКО), – это оплодотворение вне организма, т.е. в лабораторных условиях или попросту в пробирке. Со времени рождения первого "ребенка из пробирки" в 1978 году искусственное оплодотворение стало одним из важнейших и самых эффективных методов лечения бесплодия. Ежегодно в мире рождается более 200 000 детей, зачатых с помощью искусственного оплодотворения. Многим супружеским парам искусственное оплодотворение позволило добиться беременности в тех случаях, когда все остальные лечебные методы не принесли результата.
Искусственное оплодотворение, именуемое репродуктологами экстракорпоральным оплодотворением (ЭКО), – это оплодотворение вне организма, т.е. в лабораторных условиях или попросту в пробирке. Со времени рождения первого "ребенка из пробирки" в 1978 году искусственное оплодотворение стало одним из важнейших и самых эффективных методов лечения бесплодия. Ежегодно в мире рождается более 200 000 детей, зачатых с помощью искусственного оплодотворения. Многим супружеским парам искусственное оплодотворение позволило добиться беременности в тех случаях, когда все остальные лечебные методы не принесли результата.
Искусственное оплодотворение включает получение яйцеклеток у женщины, оплодотворение их спермой мужа, лабораторное наблюдение за эмбрионами на ранних этапах развития с последующим переносом полученных эмбрионов в полость матки. После этого начинается развитие беременности, ничем не отличающейся от беременности после естественного зачатия.
Показания для искусственного оплодотворения:
- Бесплодие, связанное с непроходимостью маточных труб.
- Низкое количество сперматозоидов в сперме или их отсутствие.
- Необъяснимое бесплодие.
- Эндометриоз (если беременность не наступила в течение года после оперативного лечения).
- Другие факторы бесплодия, когда беременности не удалось добиться после лечения другими методами на протяжении 1-2 лет.
В цикле искусственного оплодотворения пациенты проходят следующие этапы лечения:
- Предварительное обследование обоих супругов, которое проводится за 1-2 месяца до начала цикла искусственного оплодотворения.
- Стимуляция созревания нескольких яйцеклеток в яичниках женщины. В цикле искусственного оплодотворения со 2-3 дня менструального цикла женщина получает инъекции стимулирующих препаратов, под действием которых в ее яичниках созревает не одна яйцеклетка, как в естественном менструальном цикле, а сразу несколько, что значительно повышает частоту наступления беременности при искусственном оплодотворении. Для стимуляции работы яичников врач назначает один из препаратов: менопур, пурегон, гонал-Ф, вводить которые нужно подкожно или внутримышечно строго в определенные часы. Контроль за ростом яйцеклеток производится с помощью гормональных и ультразвуковых исследований, которые начинаются с 7-8 дня менструального цикла.
К 12-13 дню цикла происходит созревание яйцеклеток и назначается инъекция хорионического гонадотропина (хорагон, прегнил) для стимуляции их окончательного созревания. - Получение яйцеклеток из яичников во время амбулаторной процедуры под кратковременным внутривенным обезболиванием. Яйцеклетки извлекают путем пункции яичников через влагалище специальной иглой под контролем ультразвукового аппарата. Пункция яичников производится через 34-36 часов после инъекции хорионического гонадотропина.
- Получение спермы мужа и ее специальная обработка, позволяющая отобрать наиболее подвижные жизнеспособные сперматозоиды.
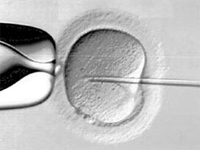
- Оплодотворение яйцеклеток спермой мужа и культивирование полученных эмбрионов в лаборатории на протяжении 2-5 дней. Полученные яйцеклетки специалист-эмбриолог просматривает под микроскопом для отбора нормальных, способных к оплодотворению клеток. Сперматозоиды и яйцеклетки смешивают и сразу же помещают в инкубатор в специальной эмбриологической посуде на питательной среде. Инкубатор имитирует условия в организме человека, т.е. поддерживает определенный температурный, газовый режим, влажность. Через 18 часов происходит оплодотворение – формирование эмбрионов. Обычно оплодотворяются не все полученные у женщины клетки, что обусловлено объективными природными факторами.
- Перенос полученных методом искусственного оплодотворения эмбрионов в матку женщины через 2-5 дней после пункции яичников. Перенос эмбрионов происходит на гинекологическом кресле специальным пластиковым катетером без расширения шейки матки и других травматичных манипуляций. Процедура не требует обезболивания.
- Прием назначенных врачом препаратов в течение нескольких недель после переноса эмбрионов для поддержания беременности. Контроль после переноса эмбрионов осуществляет врач, производящий процедуру искусственного оплодотворения. О наступлении беременности судят на основании уровня хорионического гонадотропина в сыворотке крови через две недели после переноса эмбрионов и по данным ультразвукового исследования. УЗИ проводят через 3 недели после переноса эмбрионов.
В случае наступления беременности последующее ее развитие происходит в соответствии с общим состоянием здоровья женщины, произведенная процедура искусственного оплодотворения не оказывает влияния на течение беременности.
Результативность искусственного оплодотворения зависит от возраста женщины, состояния полости матки, качества яйцеклеток и спермы, и составляет в разных возрастных группах от 15% до 70%.

