ЭКО проводится в несколько этапов, которые обычно называют протоколом ЭКО. Когда женщина "входит в протокол" или "начинает протокол", это означает, что она начала принимать лекарственные препараты для получения в дальнейшем яйцеклеток и подготовки эндометрия к пересадке эмбрионов.

При длинных протоколах ЭКО может быть начата особая подготовка яичников, то есть подавление их функции гормональными контрацептивами, реже — другими лекарствами, чтобы при гиперстимуляции начался одновременно рост большего количества фолликулов.
Стимуляция овуляции - получение роста фолликулов
Если целью обычной стимуляции яичников является получение 1–2 созревших яйцеклеток, то для ЭКО необходимо их намного больше, потому что почти 75% полученного материала окажется бракованным.
В идеале для успешного ЭКО необходимо, чтобы в каждом яичнике созрело не меньше 8–10 фолликулов. Чем старше женщина, тем труднее получить хорошую реакцию яичников на стимуляцию. Поврежденные из-за оперативных вмешательств яичники тоже реагируют на стимуляцию плохо. Этот этап ЭКО сопровождается применением разных видов лекарств.
Оценка овариального резерва позволяет подобрать необходимый протокол с индивидуальным подходом. Длительный период времени оценка яичникового резерва перед ЭКО проводилась двумя методами: подсчетом антральных фолликулов (размерами 2–10 мм) и определением уровня АМГ.
У женщин, страдающих СПКЯ, УЗИ-картина яичников и уровень АМГ значительно отличаются. Новые диагностические критерии СПКЯ предполагают наличие больше 24 фолликулов таких размеров в каждом яичнике, а АМГ должен быть значительно повышен. Однако такая картина не отражает наличия хорошего овариального резерва. Кроме того, чем больше нарушение цикла (длинные ановуляторные циклы), тем больше фолликулов можно наблюдать на УЗИ и тем выше АМГ даже по сравнению с теми женщинами, которые имеют периодические овуляции на фоне СПКЯ.
Найдена также зависимость между количеством антральных фолликулов, АМГ и весом женщины, уровнем ЛГ, продолжительностью менструального цикла.
Забор яйцеклеток
Получение фолликулов с яйцеклетками (10–18) является инвазивной процедурой с риском повреждения органов малого таза, в том числе яичников. При этом отсасываются созревшие фолликулы, то есть яичниковая ткань. В прошлом получение фолликулов могли проводить путем лапароскопии. Сейчас эту процедуру проводят через задний свод влагалища.
Не так давно был опубликован сравнительный анализ шведского исследования, в которое были включены почти 40 000 женщин, проходивших через ЭКО в течение 2007–2014 годов. Средний возраст женщин был 34 года, 6,5% родили детей с помощью ЭКО раньше, у 48,6% проводилось ЭКО с ИКСИ. Среднее количество ооцитов, полученных для процедуры, было 9.
Рождение живых детей составляло 30,3%, а среднее количество свежих ооцитов (без замораживания эмбрионов) составило 11. Рождение живых детей увеличивается до 45,8% при получении 20 яйцеклеток одновременно.
Сравнив эти и другие важные показатели исследования, ученые пришли к выводу, что оптимальное количество ооцитов для ЭКО — 18 без высокого риска развития СГСЯ.
Рождение живых детей после получения эмбрионов и их замораживания не зависело от количества полученных с помощью одной аспирации яйцеклеток. Таким образом, важным фактором является метод ЭКО — со свежими или замороженными эмбрионами проводится операция.
Подготовка эндометрия к переносу эмбрионов
Проводится одновременно при гиперстимуляции яичников или отдельно перед переносом ранее замороженных эмбрионов. Этот этап ЭКО тоже сопровождается применением ряда лекарственных препаратов. В прошлом проводилось гистероскопическое искусственное приготовление эндометрия (царапины), но оказалось, что такая методика не улучшает исход ЭКО, к тому же может привести к ухудшению качества эндометрия. Сейчас этого не делают.
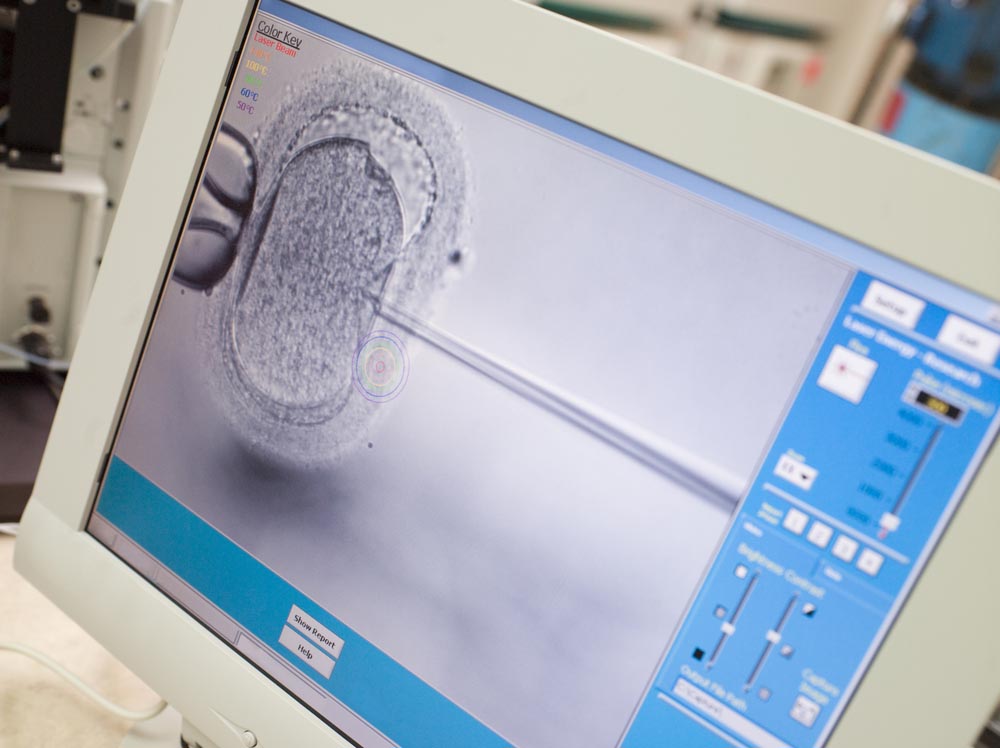
Оплодотворение яйцеклеток
На медицинском языке обозначается термином "фертилизация" — это суть экстракорпорального оплодотворения, и она проводится в лабораторных условиях.
ЭКО проводится в несколько этапов, начиная со стимуляции овуляции и заканчивая поддерживающей гормональной терапией уже наступившей беременности.
Перенос эмбрионов в полость матки
Считается инвазивной процедурой, хотя по сравнению с другими вмешательствами это кратковременная процедура, поэтому переносится легко. Не так давно в полость матки переносили по несколько эмбрионов, что ухудшало исход ЭКО, поэтому большинство репродуктологов стали переносить по одному эмбриону, что улучшило показатели. Но дебаты об оптимальном количестве эмбрионов для переноса все еще продолжаются.
Старые методы поддержки прогестероном после переноса эмбрионов
Поддерживающая терапия в недавнем прошлом была довольно агрессивной несмотря на то, что длительный период времени первые ЭКО проводились без всякой гормональной поддержки.
Поскольку при ЭКО забирают фолликулы, развитие желтых тел не наблюдается. Но созревание слишком большого количества фолликулов и лютеинизация тех, которые не были забраны для ЭКО, приводит к слишком высокому уровню стероидных гормонов, в частности прогестерона, который автоматически подавляет выработку лютеинизирующего гормона гипофизом. Это, с одной стороны, приводит к преждевременной лютеинизации фолликулов, с другой — подавляет выработку прогестерона.
Тем не менее в 1990-х годах женщинам после ЭКО начали вводить масляные растворы прогестерона вплоть до 16 недель. Это были болезненные инъекции, и они требовали терпеливого хождения женщин в лечебные учреждения для введения гормонов, порой 2 раза в сутки. Таблетированные формы прогестерона оказались совершенно неэффективными.
Когда наступило большее понимание роли прогестерона желтого тела, поддерживающую терапию начали использовать не больше 8 недель, переходя на влагалищные формы введения прогестерона. Комбинация инъекций с влагалищными формами введения прогестерона использовалась очень редко.
Потом гормональная терапия была рекомендована до стабильного роста ХГЧ, что наблюдалось на 5-й неделе беременности, или появления на УЗИ эмбриона с сердцебиением, что можно было увидеть на 6-й неделе.
Как выглядит поддержка прогестероном после ЭКО сегодня
Современные протоколы ЭКО, практически все без исключения, включают 15 дней гормональной поддержки влагалищными формами введения прогестерона. Как только начинается имплантация, плодное яйцо начинает вырабатывать собственный прогестерон.
Функция желтого тела яичника постепенно угасает с 4–5-й недели беременности (спустя 2–3 недели после переноса эмбриона) и к 7–8-й неделе перестает функционировать. В этот период происходит так называемый лютео-плацентарный сдвиг выработки прогестерона, когда хорион/трофобласт плодного яйца берет на себя выработку прогестерона полностью, становясь независимым от прогестерона матери. Здоровому эмбриону не нужен дополнительный прогестерон, тем более, что он его использовать не будет.
Поддержка прогестероном после ЭКО (и чаще всего, если ЭКО проводилось в том же цикле, что и стимуляция) улучшает исход ЭКО. Более продолжительный прием прогестерона при подтверждении прогрессирующей беременности пользы или преимущества не имеет. Комбинация разных форм прогестерона и передозировка гормона не рекомендованы после использования репродуктивных технологий.
Схем отмены прогестерона не существует и никогда не существовало. Постепенное снижение дозы прогестерона — это выдумка врачей, основанная на отсутствии у них знаний о роли прогестерона в прогрессе беременности.
Другие медикаменты (таблетированный эстроген, ХГЧ, агонисты GhRH, гепарин, аспирин, витамин D, другие витамины, различные БАДы) как поддерживающая терапия после ЭКО в современной репродуктивной медицине не используются, так как имеют эффект плацебо.






